安眠藥的「聰明使用指南」
洪成志醫師 撰文 | 2026/2/26
在「舒眠」的診間,最常出現的拉鋸戰往往發生在開藥的那一刻。
病友常問:「醫師,吃這個會不會變笨?」、「我是不是這輩子都要靠它了?」、「聽說吃安眠藥會上癮,我能不能不吃?」
我完全理解大家的擔憂。事實上,安眠藥就像一把雙面刃,用得好,它是協助您度過難關的「暫時拐杖」;用不好,確實可能帶來風險。今天,我們就來攤開來講,如何安全地駕馭這個工具。
一、安眠藥不是只有一種:對症下藥是關鍵
首先要打破的觀念是:「安眠藥 = 吃了馬上暈倒」。大腦的睡眠機制很複雜,藥物也分很多種。根據您的狀況(是難入睡、還是容易醒?有沒有合併焦慮憂鬱?),醫師會選擇不同的武器:
- BZD 與 Z-drugs(如史蒂諾斯):
這是最常見的助眠藥物,通常作用快,能幫助快速入睡。 - 抗憂鬱劑或抗精神病藥物:
如果您的失眠是由憂鬱或嚴重焦慮引起的,它們能同時治療情緒的根本問題,適合需要維持睡眠穩定的病友。 - 褪黑激素受體促效劑:
用於調節生理時鐘,相對溫和。
二、大家最怕的事:成癮與跌倒風險
我們來正面對決大家最擔心的副作用。
1 真的會上癮嗎?
所謂的「成癮」,通常發生在未經專業評估就長期不當使用的情況下。在醫師監控下,配合療程逐步減藥,發生嚴重成癮的機會並不高。我們更要處理的是「心理依賴」,也就是「沒吃就覺得一定睡不著」的焦慮感。
2 【關鍵提醒】跌倒風險大增!
這是身為醫師最重視的風險。對於老年人來說,使用 BZD 或 Z-drugs 這類安眠藥,會顯著增加跌倒和骨折的風險,研究顯示風險增加了 20% 到 33%。
⚠️ 家屬必看防跌提醒: 家中長輩若有服用助眠藥物,半夜起床上廁所時動作一定要慢,建議開小夜燈,甚至考慮在床邊使用便盆椅,預防跌倒至關重要。
三、打破教條!洪醫師的「聰明用藥」四大原則
傳統衛教常有許多僵化的規定,但在臨床實務上,我們需要更靈活、更人性化的策略。以下是我在診間常跟病人強調的重點:
原則一:睡得好就要試著「減藥」,不要死守劑量
很多衛教強調「不擅自增減劑量」,導致病人即使睡穩了也不敢減藥。我的臨床建議是:一旦您覺得連續一週或兩週都睡得不錯,這就是大腦在告訴您「我進步了」。這時請試著將藥量減少 1/4(例如剝半再剝半)。趁著狀況好時練習減藥,成功率最高;等到吃久了產生依賴,反而更不容易減。
原則二:關於開車與操作機具,要看「精神狀態」
傳統衛教說吃了藥就不能開車,這對需要通勤或操作機具的上班族來說很不合理。事實是:如果您因為長期失眠導致白天精神渙散,那樣開車反而更危險! 經過治療,晚上睡好了,白天精神變好,開車反而比較安全。重點在於觀察「宿醉效應」:若您早上起床覺得異常昏沉、反應遲鈍,那確實不該開車;若精神很好,則不需過度擔憂。
原則三:吃藥後「等一下」再上床,別給自己壓力
很多衛教說「服藥後立刻上床」,這反而害慘了很多人。因為藥效發揮需要時間,躺在床上乾等藥效上來,越等越焦慮,覺得「怎麼還沒效?」,最後忍不住又自己加藥。我的建議是:吃完藥後,去做點輕鬆的事(例如聽音樂、摺衣服),大約過 20-30 分鐘,感覺到一點睡意了再去躺床。這樣能減少躺在床上等待的焦慮感。
原則四:不能配酒精!
酒精會加強藥物的鎮靜與呼吸抑制作用,兩者併用會增加難以預測的風險,請務必遵守。
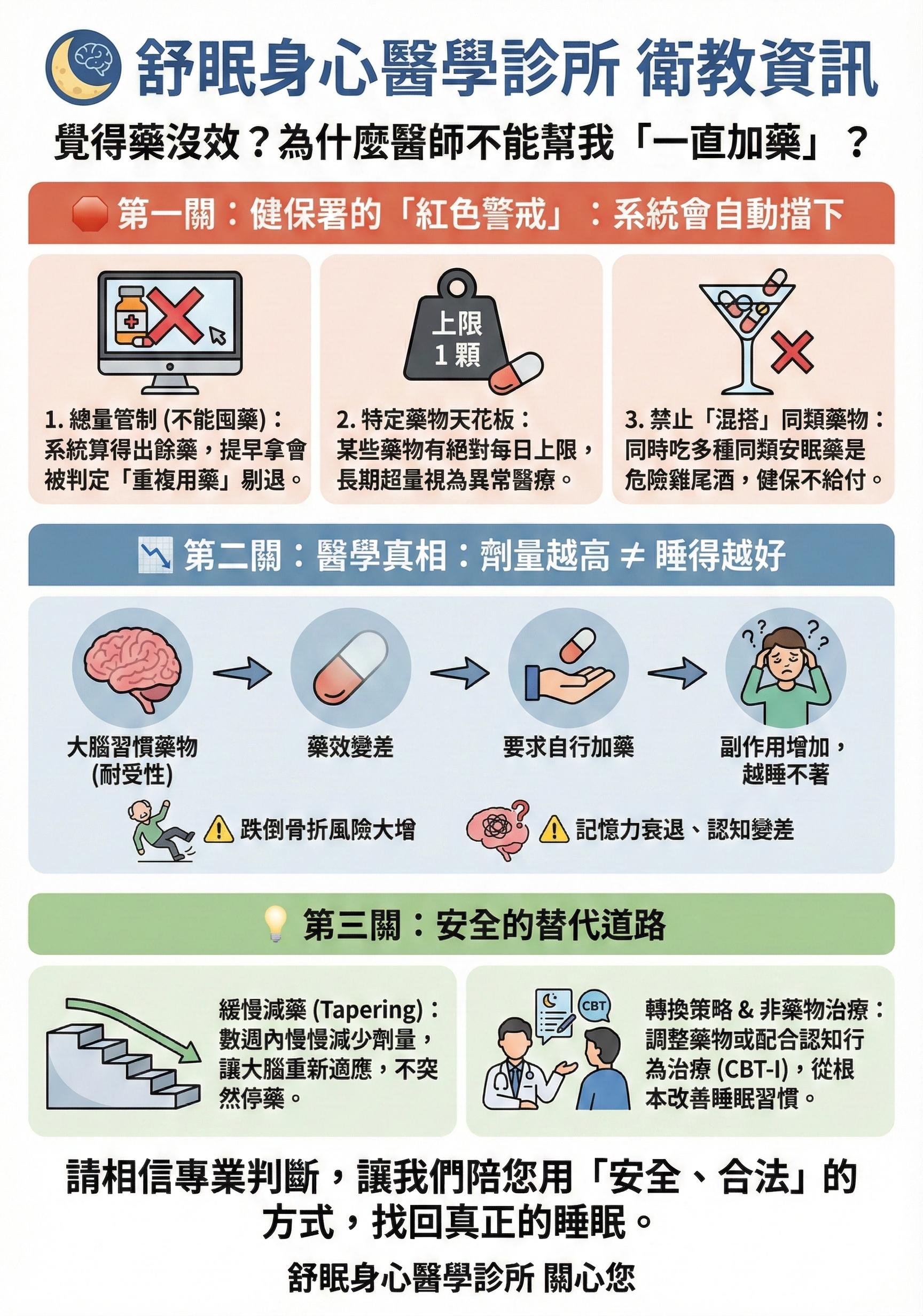
四、越吃越沒效怎麼辦?認識大腦的「耐受性」
在門診中,很多病友會遇到一個瓶頸:「醫師,這顆藥我一開始吃很有效,但最近好像越來越壓不住了,可以幫我加重劑量嗎?」
如果我們只依靠藥物,卻沒有去處理導致失眠的根本原因(如生活壓力、作息混亂),大腦神經對藥物的敏感度就會逐漸降低,這在醫學上稱為「耐受性」。這時候如果只是盲目地一直加藥,不僅會增加大腦神經系統的負擔,健保署對安眠藥的開立劑量也有著非常嚴格的規範,目的是為了保護病患的安全。
五、狀況穩定了,該如何安全停藥?
當您的睡眠品質逐漸恢復,白天精神也變好時,我們就可以開始準備把這個「暫時的拐杖」放下了。但請記得一個大原則:千萬不要自己突然直接停藥!
大腦的神經細胞需要時間適應沒有藥物輔助的狀態。如果突然斷藥,很容易產生「反彈性失眠」,讓您以為自己又惡化了,甚至因此對停藥產生深深的恐懼。正確的做法是與醫師討論,透過「逐步減量」或是「交替使用」的方式,讓大腦平穩地降落。
🩺 洪醫師的真心話: 「安眠藥不是洪水猛獸,但也不是萬靈丹。它就像腿斷掉時需要的拐杖,目的是幫助您度過最難熬的急性期。在『舒眠』診所,我們不給死板的教條,而是教您學會觀察自己的身體,聰明地使用藥物,並在狀況好轉時,有策略地慢慢丟掉拐杖。」